神経圧迫によって症状を誘発する、それが腰部脊柱管狭窄症。
今回は腰部脊柱管狭窄症と鑑別するための検査や診断方法を紹介していきます!
 男性
男性説明を聞いてもどんなものか想像がつかなくて不安だ・・・



どんなことをされるのか分からないから病院へ行きたくないわ・・・



いまいち何のために検査とかしているか分からないわね
などといった悩みや不安を持つ方に参考になればよいでしょう!



ここからは検査内容や目的などを紹介していきますね!
腰部脊柱管狭窄症の確実性を高めるための問診


腰部脊柱管狭窄症に問わず、どんな疾患でも必ず行われるのが問診。
この問診の内容は様々なことを聴かれ、腰痛疾患を診察する上では最も大切な診断手法となります。
- 痛みについて
- 生活について
- 過去の病気と現在治療している病気etc…
患者さんの今まで患ってきた病気や腰痛歴を聞いて判断することで今後の治療の方針を考えていきます。
では具体的にどんな内容を聞かれるのか?問診についての内容を説明していきたいと思います!
- 患者さんの主訴の把握
- 痛みの種類・質・部位について
- 患者さんの現病歴、既往歴
これらに分けて説明していきたいと思います!
患者の主訴の把握と確実性向上
まず最初に患者さんには「今、何に困っているか?」を聞いていきます。
よく聞く「今日はどうされましたか?」というやつですね。この時患者さんが答える「腰が痛い」、「足がしびれる」、「○○中に激痛があった」などのようなことを主訴といい、患者さんの状態を大まかに把握していきます。
そして、この主訴を通して「いつ頃に痛みがでたか?」、「家では現在どう過ごしているか?」などの細かい質問をしていき、症状の度合いや時期を考えていきます。
主訴において大切なのは、患者さんがどんなことに困って病院に来院されたかの把握です。
そのため、マニュアル通りの質問では状態をうまく把握できないので患者さんに合わせて様々な質問をされますのでこの限りではありません。



完全なマニュアルはないので、患者さんの状態を正確に把握するためには医師や理学療法士の問診の力が大事になってきます!
痛みの種類・質・部位・時期について
上記の問診内容で痛みについて簡単に触れたら、次は痛みの概要について詳細に聞かれます。
- 安静時に痛むか?運動時に痛むか?
- 痛みは軽くなるか?ひどくなるか?
- 姿勢によって痛みは変化するか?
- どこに痛みを強く感じているか?
- どの時間帯が一番痛みに困っているか?
などなど細かく掘り下げて症状について質問されます。
なぜここまで詳細に聴いていくかというと、医師・理学療法士は患者さんに対し最初から疾患を決めてかからないからです。
腰痛というのは疾患ではなく、あくまで症状ですので「腰痛の原因はどこから来ているのか?」、「本当に腰部脊柱管狭窄症なのか?」など色々考えながら現状を把握していきます。
腰部脊柱管狭窄症以外の可能性も考慮していき、いくつも問診しながら正確に原因疾患へとたどり着いていくのです。



腰部脊柱管狭窄症以外の腰痛を知りたい方はこちらの記事も参考にどうぞ!



- 安静時に痛むか?運動時に痛むか?
→安静時で痛む場合はそれが座位なのか、寝ているときなのかを考え、運動時なら歩く時や作業時などを考慮して神経が圧迫される動作なのかを予想します。腰部脊柱管狭窄症では座位で腰が丸くなる場合もあるので軽快し、運動時は歩行時や長時間立っていることで症状増悪と判断できます。 - 痛みは軽くなるか?ひどくなるか?
→上記の質問と少し内容がかぶる部分もありますが、付け加えて発症した時期と経過を予想するための判断材料として聞きます。腰部脊柱管狭窄症で痛みに変化がなく強いままの場合は重症と考えますし、軽快してきているならば回復期に移行しているのかと予想していくでしょう。 - 姿勢によって痛みは変化するのか?
→姿勢によっての痛みの出現では本当に腰部脊柱管狭窄症か判断していきます。腰をまるめてかがんだり、重いものを持ち上げるような動作で症状が軽くなる場合は腰部脊柱管狭窄症の可能性を考えます。逆に腰を丸くした場合に症状が軽くなったりした場合も腰部脊柱管狭窄症の可能性が高いと判断できるでしょう。しかし、逆に腰を丸くしたり、座っている際に痛み・痺れが出現した場合は腰椎椎間板ヘルニアを疑います。 - どこに痛みを強く感じているか?
→腰部脊柱管狭窄症では背骨の空間が狭くなって神経を刺激するため、腰への痛みだけでなく下半身への悪影響もあります。腰痛以外に片側の足の痺れ、もしくは両方であった場合は神経圧迫による症状を疑うでしょう。 - どの時間帯が一番痛みに困っているか?
→痛みの原因を探るための一つの質問となります。主に仕事中であれば仕事が誘因して可能性が、家事をしているときならば家事の内容の何かが誘因となった可能性などです。生活のなかで何が腰部脊柱管狭窄症を引き起こしたかを推測し、対策方法を決定していくための判断材料としていきます。
患者さんの現病歴、治療歴について
腰痛症状の確認をしたら、現在患者さんが治療中の病気や過去に患った病気についても聴いていきます。
この理由としては、腰部脊柱管狭窄症を発症する前にぎっくり腰などの経験や骨折の可能性がないかを考慮したいからです。
また、使っている薬を聞かれたり、コルセットの使用歴も確認します。これはステロイドの大量・長期服用による骨粗しょう症の可能性も考慮しなければならないからです。
腰部脊柱管狭窄症以外の病気の前後関係を診ていくことで腰椎椎間板ヘルニアが一次的な要因なのか、二次的な要因で発症したのかを推測していきます。
過去に起こった出来事が現在の姿勢を作り出していることも可能性として十分にありますし、骨折や手術の二次的な影響によって発症したこともないとは言えません。
また、今後腰部脊柱管狭窄症の治療をしていく際のリスク管理としての目的も含んでいます。
例えば理学療法士のリハビリテーションを処方する際も、腰椎のストレスで悪化させないように指示するために必要です。ここは医師からもよく言われますし、理学療法士もリハビリ前に確認をしていく内容となります。
腰部脊柱管狭窄症で行う画像診断
腰部脊柱管狭窄症では、神経が圧迫されているがどんな理由から発生しているかを画像診断にて確認します。
画像診断では主にレントゲン・CT・MRI・脊髄造影のどれか、または複数の撮影で確認して突き止めます。
この項目では画像診断の種類を紹介していきましょう!
脊柱管のおおよその大きさを診るレントゲン撮影
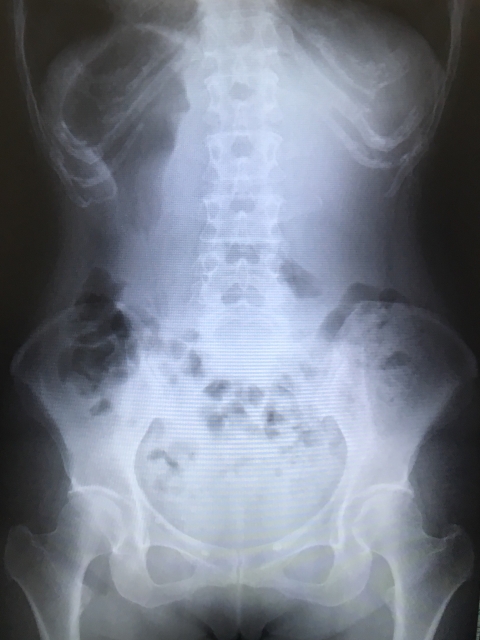

腰部脊柱管狭窄症でレントゲン画像を撮影する目的は、主に脊髄の通る空間である脊柱管の大きさを把握することです。
立っている状態で撮影することもあり、腰椎や腰椎~仙椎にかけての反り腰のつよさを評価することもあります。
現在では脊柱管の骨由来からの狭窄の判断で利用することは少ないですが、クリニックなどの外来診察をメインで行っている医療機関では用いられますね。
ただ、腰部脊柱管狭窄症のためだけにレントゲン画像を撮影するわけではなく、そのほかの疾患である変形性脊椎症・腰椎分離すべり症といった腰痛疾患の所見も踏まえた上で確認します。
神経と他の組織の相互関係を把握するためのMRI
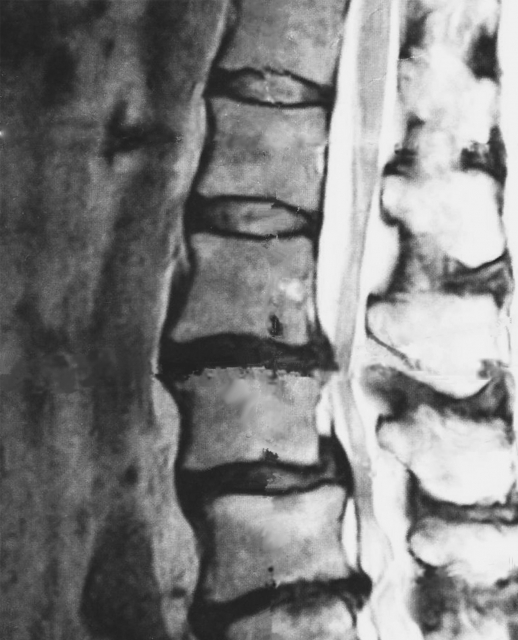

MRIでは神経や椎間板を形としてしっかり映し出すために撮影します。
MRIは脊柱管における神経組織や背骨の周囲組織との関係性を把握するのが特徴です。
そのためMRIを置いてある病院であれば撮影することはあるでしょう。脊柱管の狭くなっている度合い、椎間板の変性程度などを同時に示してくれるのでかなり有用な方法となります。
ただ、MRIでは骨の状態をくわしく診断していくには難しいのがデメリットです。



神経の圧迫具合や脊柱管の狭さをしっかりみていくにはMRI画像がいいです!
脊柱管の形を知るのに最適なCT画像
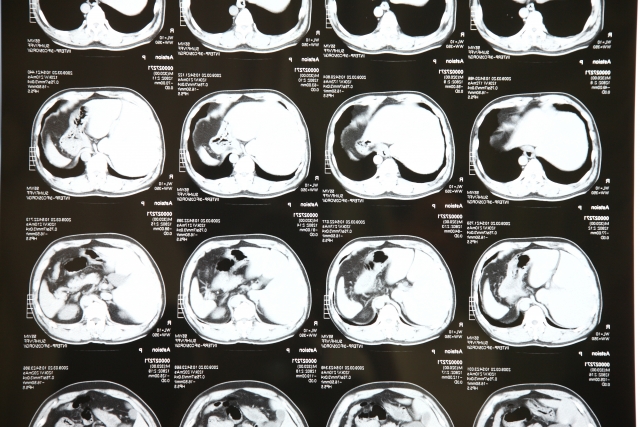

CT画像は主に内臓や脳を断面的に観察する際に使用しますが、背骨の内部もみることができます。
CT画像では主に体を輪切りにして撮影していき、神経の通り道である脊柱管が狭くなっているかを確認できます。
その他にも、腰椎椎間板ヘルニアによる椎間板の飛び出しや椎間関節の変形具合、関節のずれもCT画像で判断できますので何かとCT画像による評価は重要です。
あまり多くは見られない脊髄造影
脊髄造影は外来でもあまり関わることはおそらくないとは思いますが、古い病院ならば可能性はあります。
脊髄造影では椎間板や椎間関節の異常を確認するのが目的です。
CT画像と併用して診断していくことにより、脊柱の硬膜という部分の狭窄の状態も捉えられます。
腰部脊柱管狭窄症における評価・検査


腰部脊柱管狭窄症の検査には画像診断だけではなく、関節や筋肉、姿勢など様々な観点から原因を考えていきます。
- 関節可動域測定
- 筋力テスト
- 感覚検査
- 腱反射テスト
- 筋緊張の把握
- 姿勢観察
- 動作分析
- 日常生活動作の評価
- ケンプテスト
ここでは腰部脊柱管狭窄症で行う上記の評価・検査などを紹介していきます!
下半身や体幹の関節の動きを測定する関節可動域測定
腰部脊柱管狭窄症では体幹や股関節の動きが悪くなることは多く、その時に関節のどの動きが悪いかを検査していくのが関節可動域測定(ROM)になります。
腰部脊柱管狭窄症のROMでは主に体幹や股関節、膝関節、足関節の可動域を測定し、影響を与えている部位を把握するのが目的です。
特に体を後ろに反らす体幹の伸展という運動では痛みが出現することが多いので、どのくらいの角度で痛みが発生するのかを測定して今後の指標にもしていきます。
- どの関節の動きが弱いのか?
- どの筋肉の硬さが動きに制限をかけているのか?
- どのくらいの角度で痛みが発生するのか?
などのようなことを把握して患者さんの身体状況を理解して治療に臨むこととなります。
関節を測るときには痛みに配慮しながら行い、動かされてどんな感じがするかなどを聞きながら具体的に状態を考えていくのです。



関節一つ測るのに色々なことを考えてくれるんですね!
障害されている神経根を把握するための筋力検査
神経根を圧迫するメカニズムを持つ腰部脊柱管狭窄症では筋力も低下させます。
そのため、検査方法としてMMTなどの筋力検査を行い、どの筋肉が弱くなっているのかをみていくのが目的です。
この筋力検査では単純に筋力をみていくだけでなく、その筋肉に関係する神経を考えていくためでもあり例えば
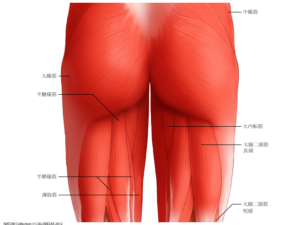
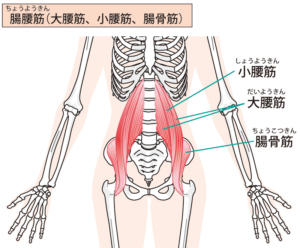
- 腸腰筋、大腿四頭筋:大腿神経(腰椎2-4番まで)
- 大殿筋:下殿神経(腰椎5番と仙椎1-2番まで)
などのように筋肉によって神経が変わってきます。
そのため、筋力検査では圧迫されていると思われる神経に当てはまる筋肉を測定していくのです。
もし、膝を伸ばすための筋肉である大腿四頭筋に力が入らなければ筋力の問題だけでなく腰椎2-4番までの大腿神経が圧迫されているんじゃないかという風に考えます。
そのため筋力検査では
- 純粋に筋力が弱いのか?
- 神経による圧迫で筋肉への指令が伝わってないのか?
- 痛みが邪魔をして力が入らないのか?
などのようなことを考えながら検査していくのです。



大殿筋や腸腰筋のことを知りたい方はこちらの記事も参考にどうぞ!


感覚範囲と神経の範囲を確認する感覚検査
痺れや鈍くなった感覚を触れたりしていくことで神経障害の範囲を確認していくのが感覚検査です。
上記の動画のように患者さんに目をつぶってもらい、触られて感じるかを確認していきます。
これによって分かることは感覚の鈍さや敏感さでありますが、障害されている神経と一致しているかも同時に確認していくのです。
- 表在感覚の有無
- しびれなどの異常な感覚の有無
- 患者さんが感じられる知覚レベルの推測
などのようなことを把握していき、障害される神経を明確にして考えていきます。
圧迫部位を推測するための腱反射検査
腱反射とは、筋肉の腱を叩くことで無意識的な運動を出す検査です。
腰部脊柱管狭窄症では神経が障害されるので、筋肉を動かすための指令が混乱してしまいます。
そのため、混乱した神経の位置を特定して治療の参考にしていくのです。
行う場所によって診る神経が違い、
- 腰椎4番目:膝蓋腱反射(ひざ頭を叩く検査)
- 仙椎1番目:アキレス腱反射(かかとの上を叩く検査)
といったように変わります。
神経に異常があった場合には通常よりも軽い刺激で反射が強く出現したり、逆に動きが弱くなったりもするのが特徴です。
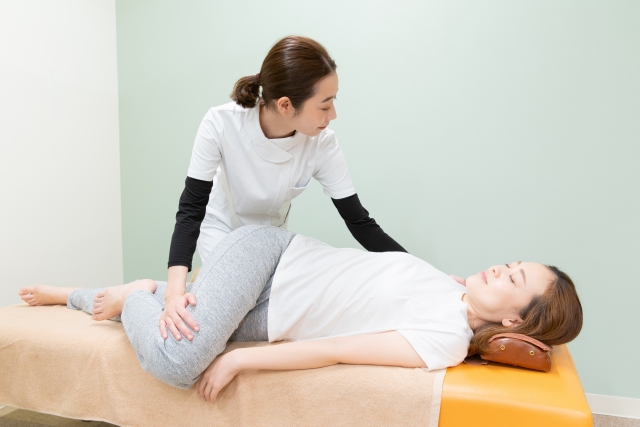
筋肉の硬さや左右との比較をする筋緊張テスト

筋肉は立っていたり、座っていたりする状態でも力が自然に入っています。
腰部脊柱管狭窄症においては安静にしている時でも背筋が硬かったり、股関節まわりの筋肉が硬くなったりしているためどの筋肉が硬くなっているかの確認が必要です。
患者さん本人に動いてもらって確認したり、座っている状態で筋肉を触らせてもらったりして左右の硬さの比較をしたりなど方法は複数あります。
腰まわりの筋肉は特に影響を及ぼしやすいので重要な所見となるでしょう。
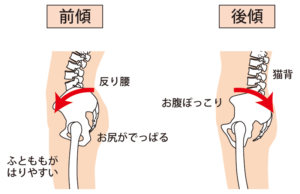
反り腰の強さや立ち姿勢などをみる姿勢観察


理学療法士にとってはかなり重要になってくるのが姿勢観察です。
この姿勢観察は座っている状態、立っている状態を観察し、その姿勢からどこに異常があるかを推測していきます。
もちろん他の検査と合わせて考えていきますが、腰部脊柱管狭窄症では反り腰の傾向が強いため背骨のカーブを触りながら、観察して確認するのが重要です。
主に観察していく姿勢は
- 仰向け
- 座っている姿勢(椅子または床)
- 立っている姿勢
となります。
これらの姿勢によって通常の姿勢と何が違うのかを考えていき、原因を探っていくのです。



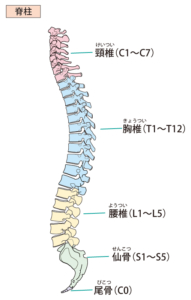
背骨である脊柱のことを知りたい方はこちらの記事も参考にどうぞ!

立ち上がり方・歩き方などから原因を探る動作観察


動作と痛みの関連部位やしびれの影響をみていくのが動作観察です。
動作観察は立ち上がり・階段の上り下り・歩行などといった動作を観察して分析するのが目的となります。
例えば、歩行を観察して分析する際には以下のような内容を観ています。
- 何歩目・何メートルで痛みが出るのか?
- どんな姿勢で歩いているのか?
- 歩幅はどれくらいか?
- どれくらいの速度で歩けるのか?
- 足の運び方は正しいのか?
などなど、様々な部分に注目して原因を探っています。
腰部脊柱管狭窄症では間欠性跛行という症状があり、歩行時にも特徴があるので分析は必要です。
そのため、治療・リハビリの際には動作観察・分析を行うことは多いと思います。
トイレや階段を評価していく日常生活動作テスト


日常生活動作は幅広く、家事や仕事内容と色々な場面で様々な動作を行います。
日常生活動作は主に手術後に評価することが多く、外来では多くは見ません。
そのため、退院後でも円滑に元の生活に復帰するのを目的に検査を行うのです。
腰部脊柱管狭窄症においての日常生活動作とはすなわち
- 平地での歩行動作
- 階段の上り下り
- お風呂の入浴動作
- 皿洗いやお風呂掃除などの家事動作
- 洗濯時の動作
などのように様々で多岐にわたります。
外来の場合はあまり多くは行えませんが、入院後に実際上記の動作を行ってもらい点数化して理解してもらうのです。
退院までにどれくらい点数が上がり、元の生活に復帰できるのかを評価していきます。



日常では色々な動きを行いますので、自身に必要な動作を練習したり評価したりするんですね!
その場で症状をみるケンプテスト
ケンプテストとは腰椎の神経が圧迫されているかを確認するテストです。
立った状態から膝を伸ばしたまま腰を後ろななめに倒すのが特徴となります。
このケンプテストでは倒した方向の腰椎が狭くなることで神経を圧迫し、倒した側の下半身・お尻に放散痛が出現するかを確認し、出現すれば陽性となる診断的テストです。
動画のように医師・理学療法士が行い、患者さん自身は抵抗しないで倒されます。一見、怖いですが兆候があればそこで終わりですし、かなり慎重に行うのであまり心配はしなくても大丈夫です。
【結論】腰部脊柱管狭窄症の症状だけでなく生活状態も確認して方針を決める!


お疲れ様でした!最後まで読んでいただきありがとうございます!
腰部脊柱管狭窄症の検査などは分かってもらえましたか?



腰部脊柱管狭窄症といっても腰椎椎間板ヘルニアと似たような部分もあるんですね!


そうですね。基本的な問診や関節測定、筋力検査は共通しますが、その他のケンプテストは特徴的かと思います。



でも、割と痛そうな検査はなくて安心しました!
もっとギャーギャー言うような検査をするかと・・・


医療訴訟が怖いので行いませんよ・・・



というわけで今回はここまで!ありがとうございました!


次回お会いしましょう!
腰部脊柱管狭窄症で行う検査や診断内容を解説!の参考文献
監修/内田淳正,編集/中村利孝,松野丈夫,井樋栄二,馬場久敏.標準整形外科学 第11版.医学書院.2011.489-491P
編著/整形外科リハビリテーション学会.改訂第2版 関節機能解剖学に基づく整形外科運動療法ナビゲーションー上肢・体幹.メジカルビュー社.2014.294P
監修/落合慈之,編集/稲川利光.リハビリテーションビジュアルブック.学研メディカル秀潤社.2011.102-103P

コメント