日常生活や運動に大きな支障をきたす腰痛の一種である腰椎椎間板ヘルニア。
皆さんはこの腰椎椎間板ヘルニアを痛みが強いだけだと思っているかたはいませんか?
今回は腰椎椎間板ヘルニアについての概要とその病態、症状について説明していきたいと思います!
- 腰痛持ちだけど原因が知りたい、不安だ
- 今の自分の状態が腰椎椎間板ヘルニアにあてはまるのか知りたい
- 腰椎椎間板ヘルニアの基本を知りたい
上記のように気になる方はぜひ参考にしてみてください!
腰椎椎間板ヘルニア以外にも腰痛を知りたい方はこちらの記事も参考にどうぞ!



ここからは腰椎椎間板ヘルニアについての説明をしていきますね!
椎間板の傷つきで発症する腰椎椎間板ヘルニア
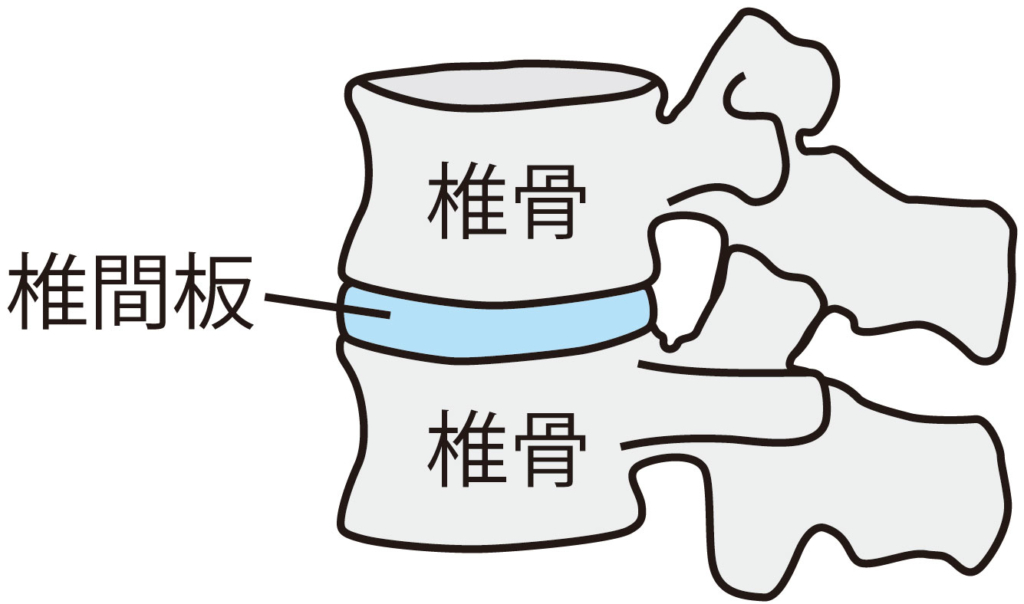

腰椎椎間板ヘルニアは腰痛の疾患の中でもメジャーな名前ではあります。
では、どんな方がどのようなことが原因で発症するのでしょう?
腰椎椎間板ヘルニアは中年から壮年の男性に多く発生する
腰椎椎間板ヘルニアはなぜ中年から壮年にかけて多いのでしょうか?
その理由は椎間板という背骨の部位に関係してきます。
椎間板は年齢を重ねたり外傷を伴ったりすることなどでヒビが入って亀裂したり、椎間板の変性がみられた場合に中に存在する髄核という組織が神経に触って痛みを出現させるからなのです。
椎間板自体は背骨のクッションとしての役割をしており、10歳代後半から劣化していきます。また、職業内容や運動内容によってその劣化の早さも変わってきますので注意が必要となります。
基本的に好発する年齢は、中年から壮年にかけてであり、20歳代、30~40歳代、次いで10歳代、50~60歳代の活動性の高い男性に多いです。だからといって女性はならないというわけではありませんのでご注意を。女性の場合も20~40歳代が多いと言われています。
腰椎椎間板ヘルニアは椎間板の髄核がはみ出した状態のこと
さて、ではなぜ椎間板の変性により症状が出てくるのでしょうか?
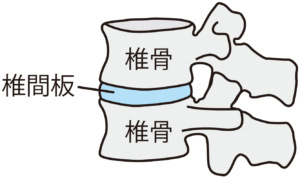
その理由は椎間板の中にある髄核が外に飛び出すことで神経を刺激するからなのです。
髄核とは、椎間板の中にある組織で、中央部でまさにクッションとして体重や荷重を吸収しているのが特徴です。この髄核は椎間板によって外に飛び出さないように保護されていますが、椎間板ヘルニアになった場合は神経へ刺激して症状を出現させます。
髄核には上記のような特徴がありますが、椎間板の周囲が傷つくことにより椎間板内で受け止めるはずの髄核がはみ出して神経を触り痛みを呼び起こしてしまいます。
概要なのでこの項目で詳細は説明しませんが、このようにして腰痛が発症することも原因の一つだと理解していただければよいと思います。
腰椎椎間板ヘルニアは時間経過と治療により症状が減ってくれることもある疾患
さて、腰椎椎間板ヘルニアはどのようなことで回復していくのでしょうか?



腰椎椎間板ヘルニアになって良くならなかったらどうしよう!生活や仕事に支障が出ちゃいますー!
こんな感じに不安になる方も多いとは思いますが、実際は病院で治療を受けたり、安静にしていることで少しずつではありますが良くなってくるという報告もあります。
椎間板ヘルニアの予後は、薬や体操、機器による治療などの保存療法を行っていくことで5年後における日常生活への支障を訴えている例は10%程度であり、大部分の予後は良好です。
また、手術をする方もいますが、腰椎椎間板ヘルニアで手術する例は15~20%程度とされていて、大部分は手術をせず病院にかかり続けることで改善していきます。
ここからは詳しい病態や症状について説明していきますね!


腰椎椎間板ヘルニアの詳しい病態について
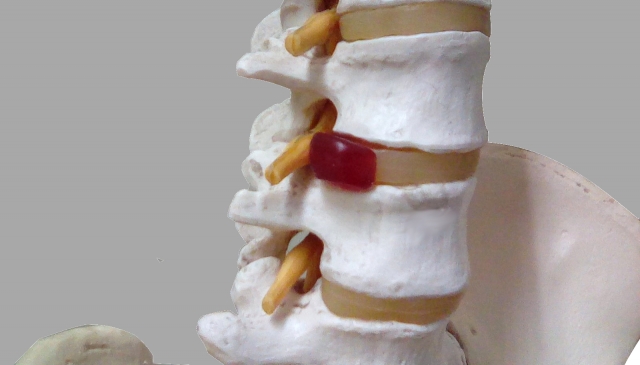

先ほど説明した部分とも少しかぶりますが、椎間板は年齢を追うごとに劣化し、生活や仕事環境によって変性具合の程度や早さは変わってきます。
これに加え、この髄核の変性と相まって、周囲を取り巻いている線維輪に大小さまざまな亀裂が入ってくるのです。
この亀裂というのはまず後方線維輪、つまり脊髄側に接している椎間板です。
これは変性した椎間板の椎間板内圧が減少し、線維輪の負荷が大きくなるため、椎間板に反復して大きな力が加わると線維輪の亀裂を来たします。
これにより髄核が亀裂の入った線維輪からはみ出す(または飛び出る)ことで、脊髄や神経の分かれ目である神経根を圧迫するのです。
つまり、腰椎椎間板ヘルニアとは
椎間板を構成する髄核や線維輪の一部が突出、または脱出して脊髄または神経根を圧迫して腰や下半身に痛みを引き起こす退行性疾患
というまとめになります。
また、日ごろの行っている労働(重いものの運搬、不良姿勢など)やスポーツに伴う急激な椎間板内圧の上昇によっても髄核が線維輪の亀裂を通って脱出することがあります。
これは髄核が椎間板内圧の上昇により勢いよく飛び出し、それによって亀裂の入った線維輪の部分から脱出してしまうのです。
脱出する部位は後方や後外側が多く、体を前方に曲げたり、座っている状態、かがんで力んだ状態などがきっかけで症状が出現してしまいます。
そのため、腰椎椎間板ヘルニアでは一般的に姿勢が悪いと言われる背中が丸い状態の方が多いです。
腰を丸くすることによって後方の線維輪に負荷が強くかかってしまうことで髄核も後方に飛び出やすくなるのが理由となります。



姿勢による悪影響や運動内容によって腰椎椎間板ヘルニアの発症がしやすいんですね!


そうですね。日頃の姿勢やどんな動作が多いかによって腰椎椎間板ヘルニアの発症のしやすさも変化していきます。なので、中年から壮年でかつ活動性の高い方は好発しやすいといえますね。
腰椎椎間板ヘルニアの詳しい症状について
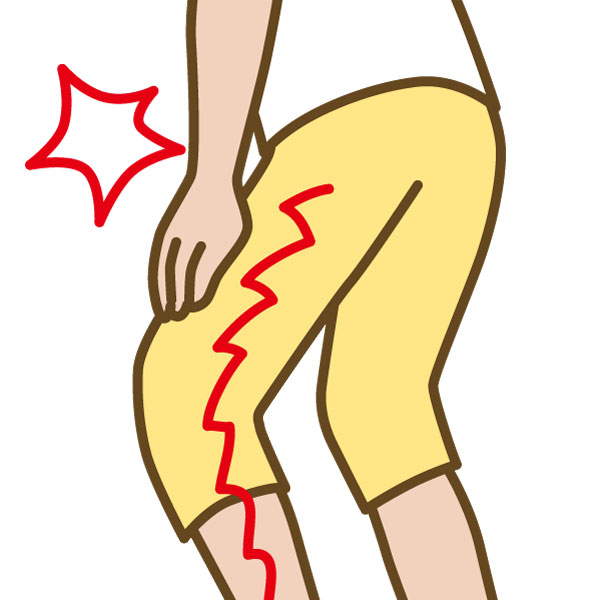

腰椎椎間板ヘルニアには脊髄、または神経根に触れることによって様々な症状が確認されます。この項目では各症状について説明していきたいと思います。
神経刺激によって引き起こされる腰痛・下肢痛
腰椎椎間板ヘルニアにおいて、患者さんの主な訴えとなるのがこの腰痛と下肢痛。
これは後縦靭帯や脊髄の神経根がヘルニアの腫瘤によって圧迫されること、または圧迫による炎症を起こすことで痛みが伴います。
基本的にこの腰痛と下肢痛は片側に出現することが多いです。まれに両方の方もいらっしゃいますが・・・
痛みの出方の特徴としては、安静時に症状が軽快して楽になり、運動や重いものを持ち上げる際や一定の同じ姿勢をとっている時にひどくなるのがあります。また、運動・労働が腰椎椎間板ヘルニアを発生させる原因ともなりうるので注意が必要です。
痛みの度合いは人によって様々ではありますが、急に激痛が襲ってくる場合と徐々に痛みが強くなる2パターンがあり、最初は腰に痛みを訴えていたけれども徐々に左右の足どちらかに全体に広がってくるような、散るような痛みも伴ってくるというのが大きな流れです。
また、咳やくしゃみによって体が丸くなりますので、その瞬間に椎間板内圧が増加することで痛みが強くなるのも特徴となります。
痛みによって歩き方が変わる疼痛性跛行
腰椎椎間板ヘルニアの症状が激しく、痛みが強い場合に出現するのがこの疼痛性跛行です。
疼痛性跛行というのは、上記に書いた腰痛・下肢痛による影響があることで出現する症状となります。
腰痛と下肢痛が歩く際に出現した時に、痛みが起きないように片手を腰に手を当てたり、痛みを逃がすために無理やり上体をかがめて片膝を曲げたまま歩いたりなどの歩き方を歪ませて歩くのが特徴です。
疼痛性跛行は痛みのストレスから逃げるため意識的にかばう動作となりますが、痛みが続いてこの歪んだ歩き方を行っていると背骨の変形も起きることにもなります。
この疼痛性跛行によって生じた背骨変形が今度は別の腰痛を引き出すという悪循環を作り出していきます。
なので、この疼痛性跛行を行っているかどうかで痛みの強さもおおよそ判断の材料ともなるでしょう。
痛みによって変わってしまう脊柱の変形
上記の疼痛性跛行とつながってくる話にもなりますが、痛みをかばう歩きを行うことにより疼痛回避性の機能的側弯というのを作ってしまうおことがあります。
機能的側弯とは、生まれつきの背骨の変形が無いけれども、生活スタイルや痛みを回避し続けた姿勢を取り続けたことによって脊柱が左右どちらかまたは両方に歪んでしまうことを言います。
この機能的側弯によって左右においての筋肉のバランスが崩れ、一方は筋肉が硬くなり、一方は緩んでいるという不安定な状態が作られてしまうのです。
また、それ以外にも腰部脊柱の綺麗なアーチがなくなってしまうこともあり、これも痛みをかばうことによって引き起こされることとなります。
このように痛みがきっかけにより背骨の変形をきたしてしまうこともあるのです。



痛みから二次的に背骨の変形を生じさせてしまうというのは厄介ですね!
私も気を付けないと!


脊柱の元々の形を知りたい人はこちらの記事も参考にどうぞ!


腰椎椎間板ヘルニアによる筋力低下・感覚障害
腰椎椎間板ヘルニアでは症状が痛みや痺れだけではなく、神経圧迫によって力が入らなくなったり、感覚が感じにくくなることがあります。
これは一部の筋肉に力が入らなくなることであり、足全体の力が入らなくなることではありません。(もちろん重度の腰椎椎間板ヘルニアでは足全体の高度な運動障害や感覚障害を呈しますが・・・)
腰椎椎間板ヘルニアでは神経圧迫によって障害がもたらされますが、脊髄の圧迫を除いて、基本は神経の枝となる神経根の圧迫であるためその枝に支配されている筋肉や皮膚感覚などに影響を与えます。
- 腰椎の4番目と5番目の間の神経根→足の指の筋肉を甲に反らす運動(母趾伸筋、総̪趾伸筋)
- 腰椎の5番目と仙椎の間の神経根→足の指を曲げる運動(母趾屈筋、その他の屈筋)
また、感覚障害の場合には以下のような範囲で感覚に異常が起こります。
- 腰椎4番目の支配神経→膝の内側~すねの内側にかけて
- 腰椎5番目の支配神経→すねの外側~足の親指・人差し指にかけて斜めに
- 仙椎1番目の支配神経→足の小指、薬指の甲と足裏の外側にかけて
このようにして、腰椎椎間板ヘルニアによる障害部位によって侵される筋肉や皮膚の領域が変化していきます。
筋肉の力が神経障害によってうまく入らなくなるため、筋肉は少しずつ細くなっていくことで結果的に筋力低下という症状になるのです。
その結果、スリッパやサンダルなどが脱げやすくなったり、ちょっとした段差にもひっかけやすくなり転倒のリスクも現れます。



転んで骨折したりするなどは絶対に避けたいところですね・・・
馬尾神経障害による膀胱直腸障害
腰椎椎間板ヘルニアが重症の場合に起こりうる症状の一つです。
神経根の圧迫では簡単に出現しませんが、脊髄自体を圧迫する大きな正中ヘルニアという状態の場合に出現することがあります。
膀胱直腸障害とは馬尾神経に障害が生じた時に発生する障害となります。この膀胱直腸障害は脊髄損傷などにもみられ、排尿困難、頻尿、残尿感、便秘などを呈します。
正中ヘルニアにより脊柱管の中にある脊髄が圧迫されると、その中を走る馬尾神経が圧迫されて出現します。
排尿障害が伴い、尿閉・残尿感・力んだ時に尿が漏れるなどといった日常生活に大きく支障が出るような状態となるのです。
これらの障害は時間経過によって元に戻るということはあまり聞かれません。また、重度の問題となるため早急に手術が必要な場合が多いです。


もし、このような一連の症状がある場合は整形外科に行って診察をしてもらいましょう。膀胱直腸障害は一般的には起きにくい病気です。
【結論】腰椎椎間板ヘルニアの症状があてはまる場合は病院へ要診察!


お疲れ様でした!最後まで読んでいただきありがとうございます!
腰椎椎間板ヘルニアの内容を少しは理解して頂けましたでしょうか?
膀胱直腸障害はかなり恐ろしいですね。ただの加齢による残尿感と間違えないようにしないといけませんね・・・




そうですね。あとはただ膀胱直腸障害だけで考えるだけでなく、その他の症状も当てはまってるかを考えて総合的に判断していただきたいと思います。
複数の症状を足してみて、それによって腰椎椎間板ヘルニアかその他の腰痛の病気と比較したらいいんですね!




ただ腰が痛いから腰椎椎間板ヘルニア!というわけではなく、冷静に自分の症状と
向き合って考えて頂きたいと思ってます!



それでは今回はここまで!
次回は腰椎椎間板ヘルニアの診断や手術についてですね!


また少し詳しい話をしていきたいと思いますのでよろしくお願いいたします!
腰椎椎間板ヘルニアの参考文献
編集/細田多穂,柳澤健.理学療法ハンドブック[改訂第4版]〈4巻セット〉第3巻 疾患別・理学療法基本プログラム.協同医書出版社.2010. 96P
監修/内田淳正,編集/中村利孝,松野丈夫,井樋栄二,馬場久敏.標準整形外科学 第11版.医学書院.2011. 471-478P
監修/落合慈之,編集/稲川利光.リハビリテーションビジュアルブック.学研メディカル秀潤社.2011. 104-107P
監修/奈良勲,編者/吉尾雅春.標準理学療法学 専門分野 運動療法学 各論 第2版.医学書院.2007. 274P
編著/整形外科リハビリテーション学会.改訂第2版 関節機能解剖学に基づく整形外科運動療法ナビゲーションー上肢・体幹.メジカルビュー社.2014. 276,317P
編集/柳澤健.理学療法学ゴールド・マスター・テキスト2 運動療法学.メジカルビュー社.2011. 323P
編集/対馬栄輝.筋骨格系理学療法を見直す はじめに技術ありきの現状から、どう新展開するか.文光堂.2011. 260,265P

コメント
コメント一覧 (4件)
[…] […]
[…] […]
[…] […]
[…] […]